Si vous remarquez qu’avant l’arrivée de vos règles vous êtes fatiguée, irritable, angoissée, triste, que vous avez des sautes d’humeur, que vous dormez moins bien, que vous mangez davantage, que vous avez l’impression d’enfler, avec parfois des douleurs au ventre ou aux seins… et que tout cela disparaît quelques jours après le début des règles, alors on peut dire que vous ressentez des symptômes prémenstruels marqués. Et vous êtes loin d’être seule : entre 20 et 40 % des femmes souffrent d’un syndrome prémenstruel (SPM).
Mais connaissez-vous le TDPM ? Le trouble dysphorique prémenstruel touche une bien plus faible proportion de femmes, entre 2 et 5 % selon les statistiques actuelles (Epperson et al., 2012). On pourrait dire que c’est une forme particulièrement intense du SPM. Mais qu’est-ce que ça veut dire exactement ?
Le TDPM est un trouble de l’humeur, reconnu comme tel dans le DSM-5 (le manuel de référence qui regroupe et définit les troubles mentaux). Dans cette classification, il est considéré comme un trouble dépressif à part entière.
Dans cet article, je vous propose de revenir sur l’histoire de ce diagnostic et son intégration dans le DSM-5, d’expliquer concrètement ce qu’on entend par « trouble dépressif » dans ce cadre, d’explorer les pistes actuelles concernant les causes du TDPM et enfin de partager quelques moyens d’y faire face.
Un peu d’histoire du trouble dysphorique prémenstruel
Le cycle menstruel a longtemps été entouré de mythes. Pendant des siècles, les connaissances médicales sur les liens entre cycle, système nerveux et psychologie étaient très limitées. Les femmes qui souffraient de douleurs ou de troubles inexpliqués se voyaient souvent attribuer un diagnostic d’hystérie. On allait même jusqu’à supposer qu’un « utérus errant » pouvait en être la cause…
Au XIXe siècle, Freud s’est intéressé aux phénomènes hystériques, qui ont pris une grande ampleur à l’époque. Puis, en 1931, Frank publie un article intitulé The hormonal causes of premenstrual tension, qui inscrit le syndrome prémenstruel dans le champ de la recherche médicale. Mais à ce moment-là, l’endocrinologie en est encore à ses débuts et la psychanalyse continue d’expliquer ces symptômes par des conflits psychiques liés, par exemple, au complexe d’Œdipe ou au complexe de castration.
L’intégration du TDPM dans le DSM n’a pas été simple. Dans les années 80, certains cliniciens observent que des femmes présentent des symptômes très sévères, parfois invalidants, pendant la seconde partie du cycle (la phase lutéale). Mais les études étaient encore rares et beaucoup craignaient qu’officialiser ce syndrome dans un manuel psychiatrique n’entraîne une stigmatisation des femmes. Après tout, cette phase du cycle s’accompagne d’une baisse hormonale chez toutes les femmes : fallait-il vraiment la classer comme un trouble psychiatrique ?
On redoutait aussi que cela ne serve à renforcer certains clichés : « Tu es énervée parce que tu as tes règles », « une femme est trop instable pour un poste à responsabilités », voire même des arguments pour contester la garde d’un enfant.
Finalement, le syndrome apparaît en 1987 dans le DSM-III-R, sous le nom de trouble dysphorique de la phase lutéale tardive (TDPLT). Le nom a ensuite été modifié en TDPM, car les symptômes ne seraient pas uniquement liés à cette phase du cycle ni exclusivement aux variations hormonales.
Aujourd’hui, la recherche s’oriente davantage vers les facteurs neurobiologiques et neuroendocriniens. On sait que le TDPM est corrélé à des variations hormonales (œstrogènes, progestérone, GnRH), et il semblerait qu’il soit également lié à une baisse de la sérotonine, mais aussi à des facteurs familiaux, génétiques et psychobiologiques. L’idée est celle d’une vulnérabilité neurobiologique qui s’exprime dans la phase prémenstruelle, avec les fluctuations hormonales comme catalyseur.
Les symptômes du TDPM
Alors, concrètement, à quoi ressemble le trouble dysphorique prémenstruel ? Le trouble dysphorique prémenstruel se distingue du syndrome prémenstruel « classique » par l’intensité des symptômes. Comme dans le SPM, on retrouve des manifestations émotionnelles, cognitives et physiques, mais ici elles sont si marquées qu’elles peuvent interférer avec la vie quotidienne : le travail, les études, la vie sociale, la vie de couple ou la vie familiale.
Le DSM-5, qui fait référence en matière de diagnostic des troubles psychiques, précise les critères. Pour qu’on puisse parler de TDPM, les symptômes doivent avoir été observés sur plusieurs cycles (au moins deux), et ils doivent être présents de manière régulière sur l’année écoulée.
Ces symptômes apparaissent exclusivement dans la seconde moitié du cycle (la phase lutéale, après l’ovulation et avant les règles) et disparaissent dans les jours qui suivent le début des menstruations.
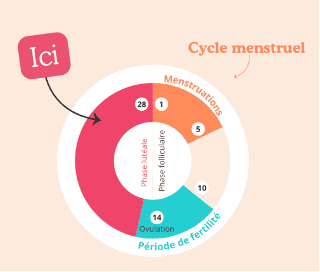
Selon ce manuel, au moins cinq des symptômes qui suivent doivent être présents.
Parmi ces symptômes, au moins un doit concerner directement l’humeur :
- des sautes d’humeur marquées,
- une irritabilité ou une colère inhabituelle, parfois accompagnées de conflits interpersonnels,
- une humeur dépressive intense, avec un sentiment de désespoir ou d’auto-dévalorisation,
- une anxiété importante, avec une tension difficile à contenir.
À cela doit s’ajouter au moins un autre symptôme, parmi les suivants :
- une diminution de l’intérêt pour les activités habituelles, pouvant aller jusqu’au repli sur soi,
- des difficultés de concentration,
- une fatigue marquée ou un manque d’énergie,
- des changements notables dans l’appétit (fringales, suralimentation),
- des troubles du sommeil (insomnie ou hypersomnie),
- le sentiment d’être submergée ou de perdre le contrôle,
- des symptômes physiques du syndrome prémenstruel (douleurs, ballonnements, tension mammaire, etc.).
Pour que le diagnostic soit posé, ces symptômes doivent véritablement interférer avec la vie quotidienne, et ne pas être mieux expliqués par un autre trouble dépressif ou par une affection médicale. Ils ne doivent pas non plus être liés à la consommation de substances.
Quelles pistes pour réduire les symptômes du TDPM ?
Vous l’aurez compris, la recherche sur le trouble dysphorique prémenstruel est encore jeune. Mais cela ne veut pas dire qu’il n’existe aucune solution. Des pistes existent, certaines naturelles, d’autres médicamenteuses. Tout dépend de l’intensité des symptômes et de vos besoins.
Je vais ici surtout vous parler des approches naturelles, parce qu’elles peuvent déjà apporter un réel soulagement et parce que, en tant que psychologue, je ne suis pas la mieux placée pour donner des conseils sur les traitements hormonaux (pilule, dispositifs endocrinologiques, etc.) ou médicamenteux (comme les antidépresseurs de type IRS, souvent prescrits dans le TDPM). Si vous souhaitez explorer ces options, c’est avec un médecin que vous pourrez en discuter.
Le rôle du sport
Il est aujourd’hui bien établi que l’activité physique contribue à réduire le risque de dépression. Et certaines études (Bianchi-Demicheli et al., 2004) montrent que le sport, qu’il soit d’endurance (marche, course, vélo, natation) ou de force (musculation, sprint, haltérophilie), peut atténuer les symptômes du SPM et donc aussi du TDPM.
L’explication, c’est que l’exercice agit directement sur le corps : il augmente les endorphines, régule la sérotonine et la dopamine, diminue le stress et la fatigue. Il module aussi certains processus hormonaux liés au cycle menstruel. Bref, bouger régulièrement peut aider à améliorer l’humeur, stabiliser la glycémie et même réduire les douleurs menstruelles.
L’alimentation
On sait aussi que ce que l’on mange a un impact. Plusieurs recherches (Wurtman et al., 1989 ; Penland & Johnson, 1993 ; Thys-Jacobs et al., 1998) suggèrent que quelques ajustements alimentaires peuvent diminuer l’intensité des symptômes. Par exemple :
- privilégier les glucides complexes (céréales complètes, légumineuses, légumes racines) pour stabiliser la glycémie et soutenir la sérotonine,
- limiter le sucre raffiné, le sel, la caféine et l’alcool, qui peuvent accentuer l’irritabilité, les troubles du sommeil ou les ballonnements,
- veiller à un apport suffisant en calcium, magnésium et vitamine B6,
- intégrer des oméga-3 (poissons gras, noix, graines de lin) pour leur effet anti-inflammatoire et régulateur de l’humeur.
La psychothérapie
Les causes exactes du TDPM ne sont pas encore complètement élucidées. Les hormones et les facteurs neurobiologiques jouent un rôle, mais d’autres éléments peuvent aussi intervenir : des événements de vie marquants, du stress chronique, des difficultés personnelles actuelles ou passées.
La psychothérapie peut être d’une aide précieuse. Elle permet notamment :
- de bénéficier d’un soutien dans des moments difficiles,
- de mettre des mots sur des vécus douloureux ou des émotions refoulées,
- d’apprendre à réguler ses émotions,
- de comprendre ses symptômes et de ne plus se sentir seule face à eux.
Dans certains cas, un travail psychothérapeutique peut même réduire significativement les symptômes (Bianchi-Demicheli, 2004).
Un outil simple et efficace consiste aussi à tenir un journal des symptômes : noter chaque jour comment on se sent, tout au long du cycle. Cela aide à mieux se connaître, à anticiper les périodes difficiles et à adapter son mode de vie en conséquence.
S’entourer
Enfin, il ne faut pas sous-estimer l’importance du soutien. En parler à ses proches, partager son vécu, ou simplement dire « là, ça ne va pas », permet de rompre l’isolement. Or, l’isolement a tendance à aggraver les symptômes.
Et bien sûr, différents professionnels peuvent vous accompagner : médecins, psychologues, gynécologues, psychiatres, sages-femmes…
Il existe aussi des associations spécialisées qui offrent des ressources précieuses et des espaces de partage entre personnes concernées, comme l’association TDPM France.
Sources
Barlow, D. H., Durand, V. M., & Gottschalk, M. (2016). Psychopathologie : Une approche intégrative. De Boeck Superieur.
Bianchi-Demicheli F, Petignat P, Sekoranja L. Benefits of exercise in premenstrual syndrome. A review. International SportMed Journal 2004;5:26–36.
Bianchi-Demicheli F, Abraham G. Approches psychothérapeutiques dans les troubles gynécologiques fonctionnels. Psychothérapies 2004;24:33–8.
Epperson CN, Steiner M, Hartlage SA, Eriksson E, Schmidt PJ, Jones I, Yonkers KA. Premenstrual dysphoric disorder: evidence for a new category for DSM-5. Am J Psychiatry. 2012 May;169(5):465-75. doi: 10.1176/appi.ajp.2012.11081302. PMID: 22764360; PMCID: PMC3462360.
DSM-5 – Manuel Diagnostique et Statistique des Troubles Mentaux, traduction française
Penland JG, Johnson PE. Dietary calcium and manganese effects on menstrual cycle symptoms. Am J Obstet Gynecol 1993;168:1417–23.
Thys-Jacobs S, Starkey P, Bernstein D,Tian J. Calcium carbonate and the premenstrual syndrome : Effects on premenstrual and menstrual symptoms. Premenstrual Syndrome Study Group. Am J Obstet Gynecol 1998; 179:444–52.
World Health Organization (WHO). Global recommendations on physical activity for health. 2010.
Wurtman JJ, Brzezinski A,Wurtman RJ, Laferrere B. Effect of nutrient intake on premenstrual depression. Am J Obstet Gynecol 1989;161:1228–34.


